及早偵測早期黃部病變 2012.08.23
(EDEMA: EarlyDetection of EarlyMaculopathy)
現今黃斑部病變已經是中老年人視力受損的最重要原因,但是目前對黃斑部病變的診斷治療,重點仍侷限在已有嚴重傷害的濕性黃斑部病變上,對於早期乾性的病變,甚至只有輕度色素變化者,卻完全付諸缺如。事實上這類病患約佔黃斑部病變的九成,能否提早偵測病變的發生,進而制敵機先,應該才是最重要的課題。現在由於衛教的提醒,很多病患都有憂患意識,往往希望提早尋求診斷上的幫助,防患於未然,所以黃斑部的評估(Macula Assessment)相對就顯得重要!本文所言,早期黃斑部病變定義上是指:病患有「症狀主訴」(Symptom Complaint),如看書會跳字、看電腦有小缺口等,但是在各項眼部檢查上,卻不易發現有病灶者。因為視力上雙眼是互相幫忙,所以往往必須遮蔽健康眼或病灶發生在慣用眼時症狀才明顯,雙眼同時使用,症狀減輕但仍會造成病人相當大的困擾。如果等到症狀已經達到影像扭曲、影像變大或變小、中央景物看不到,表示病灶已嚴重到超過我們所謂「早期黃斑部病變」的討論範圍,此時各項檢查都可輕易找到病灶之所在,當然也就不適用稱為「早期偵測」。
我們可以說黃斑部是一種既能表達無形思考,又具形體功能的「精神性的眼底組織」(Spiritual Tissue of the Eye),黃斑部與腦部最大的不同在於它需要接受光線才能發揮作用,而且也需要防光線物質,如Omega-3和葉黃素才能產生光線保護作用。而最寶貴的是,這個如同腦部有精神功能的身體構造(Psychophysical Structure),卻能「活生生」被醫師檢查時看到;而且這個組織也能「眼睜睜」的告訴你它自己很多症狀。
A. 黃斑部評估的基本原則:由於黃斑部具自我檢測(Self-test)能力,往往黃斑部有病灶時,自己就能感覺出來,而且可靠性極高,這是黃斑部最重要、最敏感的評估方式。此時就算黃斑部已開始有不健康的狀況產生,卻不一定能夠由儀器設備的檢查找出病灶。因為黃斑部自我檢測的敏感度遠大於儀器設備的敏感度。
B. 醫者如何做黃斑部的評估:檢查者用自己的黃斑部,再利用放大稜鏡的幫忙所做眼底檢查,往往是相對可靠的。事實上這還是利用敏感度最高的黃斑部當做檢查儀器的原理,當病患有症狀主訴,而醫師檢查起來中心小凹盾心亮點(Umbo)消失,黃斑部色素減少或密度不規則,致使視網膜透明度增加,底部脈絡膜血管明顯、粗大或血管表面不規則,對焦點移動過快或移動範圍廣大,往往就代表黃斑部真的有問題。
C. 黃斑部有病變時,也會有所謂的「視覺幻覺」(Visual Hallucination): 這是因為當黃斑部有病變時,雖然沒有影像訊息傳達到大腦視覺中樞,但大腦視覺中樞能夠忽略黃斑部的病變,而自行製造幻覺的影像。這個道理就如同截肢病患仍能感受被截部位的疼痛一般。所以如果我們不能重視病患的主訴,也過度依賴儀器設備的檢查,同時忽略了視覺幻覺也可能是黃斑部病變的病因,如此就遽下判斷告訴病患沒有病灶,甚至轉介病患是精神疾患,那麼就會產生嚴重的診斷誤差了!
D. 黃斑部評估往往檢查構造上的改變與功能上的變化,二者不可偏廢。黃斑部是一個獨立自主、有主觀判斷力,但也有客觀形體構造的組織,所以病患自己黃斑部主觀的視力表現,與醫者自己黃斑部主觀的對病患黃斑部型態的檢視,二者當然有時就會產生角力與衝突。所以對病患視力的檢查,應講求燈光充足、環境舒適,緩慢詳實並盡可能重覆檢測。而現在有所謂的免散瞳眼底照相(Non-Mydriatic Retinal Camera),這可提供圖像的放大與留存,供醫師進一步的比較,減輕其診斷上的壓力。
E. 當病人有症狀主訴時,有哪幾類病人病變罹病率風險(Morbidity Risk)較高呢?1.年齡較長(65以上);2.已白內障手術(術後五年以上);3.高度近視(近視度數大於800度);4.長期糖尿病患者(病史大於十年);5.有全身性病史(如中風、高血壓及心臟病等);6.心血管疾病危險因子(如有家族史、抽煙、肥胖、脂蛋白指標不佳);7.就診時症狀抱怨明確詳實(如看到的字上有淡淡打X符號、看「太」字呈「大」字、目標的下一字有小暗影);這時就要小心來做檢查評估。
F. 黃斑部評估臨床上往往倚重主觀性強的視覺接收理學檢測法(Psychophysic Test)。主要是因為討論到黃斑部,自然又要提及黃斑部已經進入精神層面的身體組織,它平時表現也是很主觀,所以我們若要做黃斑部的早期病灶檢測,檢查上就會較難認定,當然身心檢測法是最直接最無傷害的方式,但是它的缺點是檢查有否成功往往和病患的專心度、環境舒適、操作說明有否落實都有關係。由主觀的檢測來評估主觀的黃斑部容易流於失真,有時需多次重覆的檢查,才能減少失誤的發生,提高其可靠度。有哪些身心檢測法呢?最常見的當然是指視力、黃斑部微視野、對比敏感度、阿姆斯勒格狀表(Amsler Grid)、色感檢查、暗室適應檢查法等。現在有些新的評估方式:
1.黃斑部色素密度檢測(MPOD:Macular Pigment Optical Density)(圖一):黃斑部色素密度往往也就代表了病患黃斑部對光線的保護作用,如果黃斑部色素不夠,自然造成黃斑部病變的機率升高。

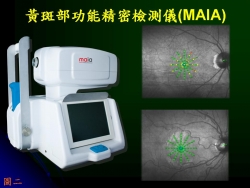
2.黃斑部功能精密檢測儀(MAIA: Macular Integrity Assessment)(圖二):這是一種精密的微視野計,它主要偵測黃斑部正中央的視覺敏感度,由於它有定位系統,所以它能很準確的觀察功能與構造上的關係。
3.早期黃斑部病變檢測儀(PHP: Preferential Hyperacuity Perimeter)(圖三):這是利用一種超視力的概念,其方式與Amsler Grid檢查法完全不同,它是以病患判斷的方式指出兩條線段連接處有否呈直線相連,較阿姆斯勒要病患畫出直線扭曲來得簡單。另外利用大腦接收影像訊息時,會選擇性的發現扭曲嚴重病灶較大的影像,而忽略黃斑部本身的病灶。當做檢測時所使用的直線扭曲圖像,若較黃斑部本身的病灶小時,大腦才會偵測到黃斑部的早期微小病灶。

G. 黃斑部評估最後才會進行到一些客觀的檢查:如影像醫學:螢光眼底攝影(FAG)、循血綠眼底攝影(ICG)及眼部斷層掃描(OCT),最終才有所謂的電生理檢查(VEP、EOG、ERG)。到了電生理檢查階段,檢查雖然相當客觀,但卻麻煩耗時,雖然陽性反應時有組織特異(Tissue Specific)的功能,但需有相當大量細胞組織變化時才會有電位的改變,這在黃斑部是比較不容易得到結果的。新進在眼部斷層掃描方面,倒是有了一些突破,如加強追蹤定位系統(Eye Tracking System)及使用較長波長或加上光學接頭(OA)等,可以算出黃斑部脈絡膜的厚度,分別出感光細胞外節(OS)內節(IS)、視網膜色素上皮立體圖像,甚至脈絡膜血管影像(OCA)或細胞極性敏感度偵測(PS OCT)等,都是將來發展的方向。
